Възпалителното заболяване на червата (IBD) е широк термин, използван за описване на нарушения, които включват хронично възпаление на храносмилателния тракт. Видове IBD включват:
- Язвен колит. Това състояние включва възпаление и рани (язви) по повърхността на лигавицата на дебелото черво (дебелото черво) и ректума.
- Болест на Крон. Този тип IBD се характеризира с възпаление на лигавицата на храносмилателния тракт, което често може да обхване по-дълбоките слоеве на храносмилателния тракт.
Както улцерозният колит, така и болестта на Crohn обикновено се характеризират с диария, ректално кървене, коремна болка, умора и загуба на тегло.
IBD може да бъде изтощително и понякога води до животозастрашаващи усложнения.
Симптоми на възпалително заболяване на червата
Симптомите на възпалителните заболявания на червата варират в зависимост от тежестта на възпалението и къде се появява. Симптомите могат да варират от леки до тежки. Вероятно имате периоди на активно заболяване, последвани от периоди на ремисия.
Симптомите, които са общи както за болестта на Crohn, така и за улцерозен колит, включват:
- Диария
- Умора
- Коремна болка и спазми
- Кръв в изпражненията ви
- Намален апетит
- Неволно отслабване
Причини
Точната причина за възпалително заболяване на червата остава неизвестна. Преди това се подозираше диета и стрес, но сега лекарите знаят, че тези фактори могат да се влошат, но не са причина за това IBD.
Една от възможните причини е неизправност на имунната система. Когато имунната ви система се опитва да се пребори с нахлуващия вирус или бактерия, необичаен имунен отговор кара имунната система да атакува и клетките в храносмилателния тракт. Изглежда, че наследствеността също играе роля в това IBD е по-често при хора, които имат членове на семейството с болестта. Въпреки това, повечето хора с IBD нямат тази фамилна история.
Рискови фактори
- Възраст. Повечето хора, които се развиват IBD са диагностицирани преди да навършат 30 години.
- Семейна история. Вие сте изложени на по-висок риск, ако имате близък роднина – като родител, брат или сестра – със заболяването.
-
Пушене на цигари. Пушенето на цигари е най-важният контролируем рисков фактор за развитие на болестта на Crohn.
Пушенето на тютюн може да помогне за предотвратяване на улцерозен колит. Неговата вреда за цялостното здраве надвишава всяка полза и отказването от тютюнопушенето може да подобри общото здраве на храносмилателния тракт, както и да осигури много други ползи за здравето.
- Нестероидни противовъзпалителни лекарства. Тези лекарства включват ибупрофен (Advil, Motrin IB), напроксен натрий (Aleve), диклофенак натрий и други. Тези лекарства могат да увеличат риска от развитие IBD или влошават заболяването при хора, които имат IBD.
Усложнения от възпалително заболяване на червата
Язвеният колит и болестта на Crohn имат някои общи усложнения и други усложнения, които са специфични за всяко заболяване. Усложненията, открити и при двете заболявания, могат да включват:
- Рак на дебелото черво. Наличието на улцерозен колит или болест на Crohn, която засяга по-голямата част от дебелото черво, може да увеличи риска от рак на дебелото черво. Скринингът за рак започва обикновено около осем до 10 години след поставяне на диагнозата. Попитайте Вашия лекар кога и колко често трябва да правите този тест.
- Възпаление на кожата, очите и ставите. По време на може да се появят определени нарушения, включително артрит, кожни лезии и възпаление на очите (увеит) IBD обостряния.
- Странични ефекти от медикаменти. Някои лекарства за IBD са свързани с малък риск от развитие на някои видове рак. Кортикостероидите могат да бъдат свързани с риск от остеопороза, високо кръвно налягане и други състояния.
- Първичен склерозиращ холангит. При това състояние възпалението причинява образуване на белези в жлъчните пътища, като в крайна сметка ги прави тесни и постепенно причинява увреждане на черния дроб.
- Кръвни съсиреци. IBD увеличава риска от образуване на кръвни съсиреци във вените и артериите.
Усложненията на болестта на Crohn могат да включват:
- Запушване на червата. Болестта на Crohn засяга цялата дебелина на чревната стена. С течение на времето части от червата могат да се удебелят и стеснят, което може да блокира потока на храносмилателното съдържание. Може да се наложи операция за отстраняване на болната част на червата.
- Недохранване. Диарията, болките в корема и спазмите могат да затруднят храненето или червата да усвоят достатъчно хранителни вещества, за да се хранят. Също така често се развива анемия поради ниско съдържание на желязо или витамин B-12, причинени от заболяването.
- Фистули. Понякога възпалението може да се разпространи изцяло през чревната стена, създавайки фистула – ненормална връзка между различни части на тялото. Фистулите в близост до или около аналната област са най-често срещаният вид. В някои случаи фистулата може да се зарази и да образува абсцес.
- Анална цепнатина. Това е малко разкъсване в тъканта, което подрежда ануса или кожата около ануса, където могат да възникнат инфекции. Често се свързва с болезнени движения на червата и може да доведе до перианална фистула.
Усложненията на улцерозен колит могат да включват:
- Токсичен мегаколон. Язвеният колит може да доведе до бързо разширяване и подуване на дебелото черво, сериозно състояние, известно като токсичен мегаколон.
- Дупка в дебелото черво (перфорирано дебело черво). Перфорираното дебело черво най-често се причинява от токсичен мегаколон, но може да се появи и самостоятелно.
- Тежка дехидратация. Прекомерната диария може да доведе до дехидратация.
Диагностика на възпалително заболяване на червата
Вашият лекар вероятно ще диагностицира възпалително заболяване на червата само след като изключи други възможни причини за симптомите. За да помогне за потвърждаване на диагнозата на IBD, ще ви е необходима комбинация от тестове и процедури:
Лабораторни тестове
- Тестове за анемия или инфекция. Вашият лекар може да предложи кръвни тестове, за да провери за анемия – състояние, при което няма достатъчно червени кръвни клетки, за да доставят достатъчно кислород до тъканите ви – или да провери за признаци на инфекция от бактерии или вируси.
- Изследвания на изпражненията. Може да се наложи да предоставите проба от изпражнения, за да може Вашият лекар да изследва скритата (окултна) кръв или организми, като паразити, в изпражненията Ви.
Ендоскопски процедури
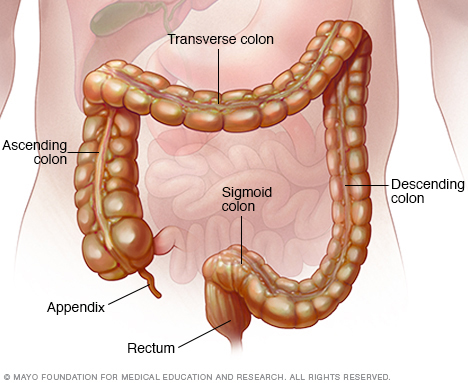
- Колоноскопия. Този изпит позволява на Вашия лекар да види цялото Ви дебело черво с помощта на тънка, гъвкава, осветена тръба с камера в края. По време на процедурата Вашият лекар може да вземе и малки проби от тъкан (биопсия) за лабораторен анализ. Биопсията е начинът за поставяне на диагнозата IBD спрямо други форми на възпаление.
- Гъвкава сигмоидоскопия. Вашият лекар използва тънка, гъвкава, осветена тръба, за да изследва ректума и сигмоида, последната част от дебелото черво. Ако дебелото черво е силно възпалено, Вашият лекар може да извърши този тест вместо пълна колоноскопия.
- Горна ендоскопия. При тази процедура Вашият лекар използва тънка, гъвкава, осветена тръба, за да изследва хранопровода, стомаха и първата част на тънките черва (дванадесетопръстника). Макар че рядко тези области са свързани с болестта на Crohn, този тест може да бъде препоръчан, ако имате гадене и повръщане, затруднено хранене или болка в горната част на корема.
- Капсулна ендоскопия. Този тест понякога се използва за диагностициране на болестта на Crohn, включваща тънките черва. Поглъщате капсула, в която има камера. Изображенията се предават на записващо устройство, което носите на колана си, след което капсулата безболезнено излиза от тялото ви в изпражненията. Все още може да се нуждаете от ендоскопия с биопсия, за да потвърдите диагнозата на болестта на Crohn. Капсулната ендоскопия не трябва да се извършва, ако има запушване на червата.
- Балонна ентероскопия. За този тест се използва обхват във връзка с устройство, наречено overtube. Това устройство позволява на лекаря да погледне по-навътре в тънките черва, където стандартните ендоскопи не достигат. Тази техника е полезна, когато капсулната ендоскопия показва аномалии, но диагнозата все още е под въпрос.
Образни процедури
- Рентгенов. Ако имате тежки симптоми, Вашият лекар може да използва стандартна рентгенова снимка на коремната област, за да изключи сериозни усложнения, като перфорирано дебело черво.
- Сканиране с компютърна томография (КТ). Може да имате CT сканиране – специална рентгенова техника, която осигурява повече детайли, отколкото стандартната рентгенова снимка. Този тест разглежда цялото черво, както и тъканите извън червата. CT ентерографията е специална CT сканиране, което осигурява по-добри изображения на тънките черва. Този тест замести рентгеновите лъчи на барий в много медицински центрове.
- Ядрено-магнитен резонанс (ЯМР). An ЯМР скенерът използва магнитно поле и радиовълни, за да създаде подробни изображения на органи и тъкани. An ЯМР е особено полезен за оценка на фистула около аналната област (таза ЯМР) или тънките черва (Г-Н ентерография). За разлика от CT, няма облъчване с ЯМР.
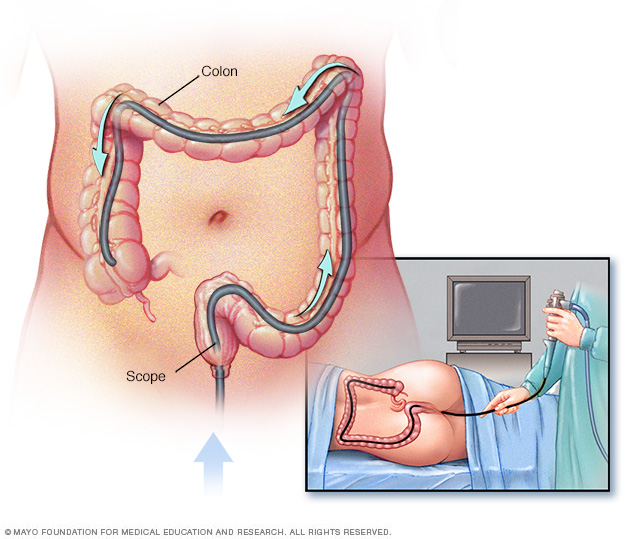
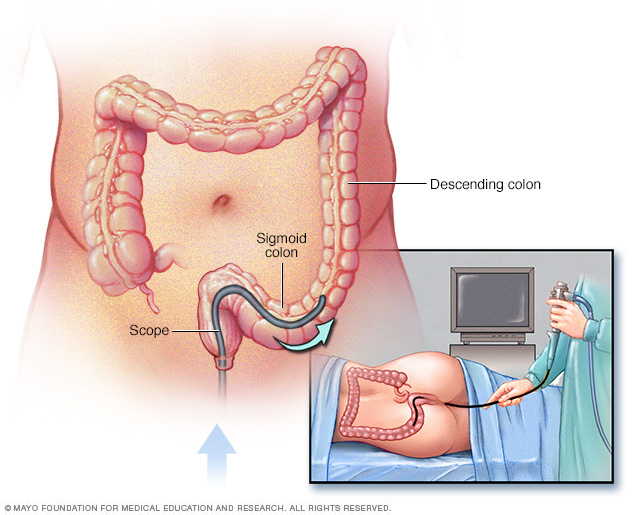
.
















Discussion about this post