С напредване на възрастта преживяваме различни промени в нашето здраве и физиология. Сред тези промени много стари хора съобщават, че имат бледа кожа и често изпитват гадене при ядене на месо и риба. Тази комбинация от симптоми може да причини тревожност и да повлияе на качеството им на живот. По -долу са често срещани причини и информация за диагностиката и лечението на това състояние.

Причини за бледа кожа, често гадене при ядене на месо, риба при възрастни хора
1. Анемия: Честа причина за бледа кожа
Анемията е дефицит на червени кръвни клетки или хемоглобин в кръвта. Хемоглобинът е протеинът, отговорен за носенето на кислород в цялото тяло. Без достатъчно кислород в тъканите, тялото може да показва симптоми като бледа кожа, умора и замаяност.
С напредване на възрастта способността на тялото да произвежда червени кръвни клетки намалява, което може да доведе до анемия. Най-често срещаният вид анемия при възрастни хора е анемия с дефицит на желязо, но анемията може да бъде причинена и от дефицит на витамин В12 или дефицит на фолати, хронични заболявания или загуба на кръв.

Хората с анемия с дефицит на желязо могат да имат по-трудно усвояване на времето или толериране на месо. Месото е един от основните източници на желязо от хема, който лесно се абсорбира от тялото. Ако възрастен човек не получава достатъчно желязо, той може да има проблеми с усвояването или толерирането на месо, което води до гадене. Тази проблема може да бъде допълнително влошена, ако имат стомашно -чревни състояния, които пречат на поглъщането на хранителни вещества.
Диагностициране на анемия
Диагностицирането на анемия се извършва с кръвни тестове за измерване:
- Нива на хемоглобин
- Брой на червените кръвни клетки
- Серумен феритин (за познаване на нивата на желязо)
- Нива на витамин В12 и фолат
Пълната кръвна картина ще помогне да се определи броят и размера на червените кръвни клетки, което показва дали е налице анемия.
Лечение на анемия
Лечението зависи от вида и причината за анемия:
- Анемия с дефицит на желязо: Добавки с перорален желязо или интравенозно желязо (в тежки случаи) могат да помогнат за възстановяване на нивата на желязо. Препоръчват се и диетични промени, като увеличаване на приема на богати на желязо храни (червено месо, листни зеленина, боб).
- Дефицит на витамин В12: В -инжектирането на В12 или добавките B12 обикновено се използват за лечение на дефицит на В12, а диетичните промени (увеличен прием на месо, млечни продукти и укрепени зърнени култури) също се предлагат.
- Анемия, свързана с хронична болест: Лечението на основното хронично заболяване, като управление на бъбречно заболяване или хронично възпаление, може да подобри симптомите на анемия.
2. Храносмилателни проблеми: невъзможност за толериране на месо и риба
С напредване на възрастта храносмилателната система претърпява промени, които могат да повлияят на това как се преработват определени храни, особено месо и риба. Тези храносмилателни проблеми могат да доведат до гадене, подуване на корема и дискомфорт при ядене на тези храни.
Старите хора често имат намалено производство на стомашна киселина, което може да наруши храносмилането на богати на протеини храни като месо и риба. Стомахът се нуждае от кисела среда, за да разгради протеина и без достатъчно стомашна киселина, протеините няма да бъдат напълно усвоени, причинявайки дискомфорт и гадене. Освен това, възрастните възрастни често имат по -бавно изпразване на стомаха, което означава, че храната остава в стомаха по -дълго, допринасяйки за гадене след хранене.
Освен това, състояния като гастрит (възпаление на стомашната лигавица), пептични язви или недиагностицирани камъни в жлъчката могат да изострят гадене след консумация на мазни храни като месо и риба.
а) Намалено производство на стомашна киселина (HyPochlorhydria)
Стомашната киселина (солна киселина) играе критична роля за разграждането на протеини в стомаха. Тази киселина активира пепсин – ензим, който стартира процеса на усвояване на протеини – и помага за убиване на вредни бактерии, които могат да влязат с храната. С напредване на възрастта производството на стомашна киселина обикновено намалява. Това състояние е известно като хипохлорхидрия.
Когато стомашната киселина е ниска, стомахът може да има затруднения с разграждането на протеините в месото и рибата. Неразпределените протеини могат да причинят дискомфорт и гадене, тъй като остават в стомаха за по -дълги периоди. Освен това, неразградените протеини могат да ферментират или да взаимодействат с бактерии в стомаха, което води до коремно подуване на корема и потенциално по -нататъшно дразнене на стомашната лигавица, което изостря гаденето.
Лекар може да използва тестове като теста на Хайделберг, който измерва рН на стомаха, или извършва стомашен рН тест за оценка на нивата на киселина.
Лечение: Антиациди или инхибитори на протонната помпа (PPI), които намаляват производството на киселина, обикновено се използват за лечение на киселинен рефлукс, но могат да бъдат предписани предпазливо за балансиране на нивата на стомашната киселина. Като алтернатива, храносмилателните ензимни добавки могат да помогнат при храносмилането на протеини.
б) Гастрит (възпаление на стомашната лигавица)
Гастритът е възпаление на стомашната лигавица, често причинена от бактериални инфекции (като Helicobacter pylori), хронична употреба на болкоуспокояващи, прекомерна консумация на алкохол или стрес. Стомашната лигавица става раздразнена, което я прави по-чувствителен към определени храни, особено богати на протеини храни като месо и риба, които изискват значително храносмилане в стомаха.
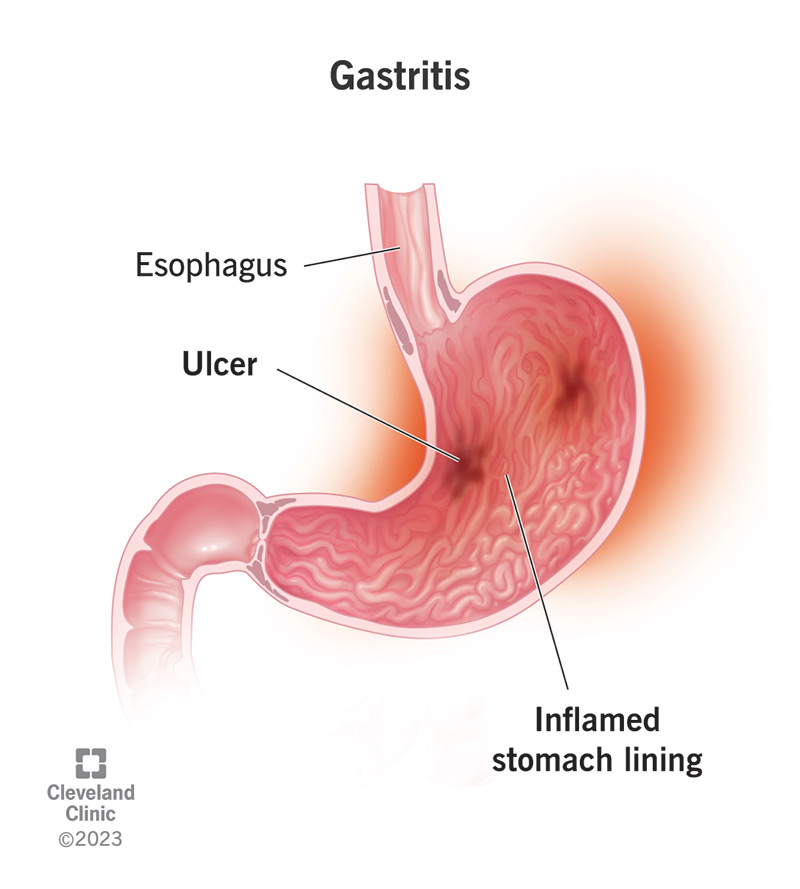
Дразненето, причинено от гастрит, води до увеличаване на стомашните секрети, което може да причини дискомфорт на стомаха, болка и гадене. Месото и рибата, които са с високо съдържание на протеини, отнемат повече време за усвояване и могат да изострят възпалението. Непоглъчените протеини могат също да предизвикат производството на излишна стомашна киселина, влошаващо се гадене и дискомфорт.
Диагноза: Гастритът може да бъде диагностициран чрез гастроскопия, при която камерата се използва за търсене на възпаление или язви в стомаха. Кръвните изследвания могат също да открият инфекция с Helicobacter pylori.
Лечение: Лечението обикновено включва антибиотици, ако има Helicobacter pylori, или PPI и H2 блокери за намаляване на стомашната киселина. В допълнение, диетичните промени, за да се избегне пикантни, мастни и киселинни храни, могат да помогнат за управление на симптомите.
В) Пептични язви
Пептичните язви са открити рани, които се развиват върху лигавицата на стомаха или дванадесетопръстника (първата част на тънките черва). Тези язви често се причиняват от инфекция с бактерии Helicobacter pylori или продължителната употреба на нестероидни противовъзпалителни лекарства (НСПВС). Тези язви могат да бъдат влошени от киселината на храната, особено богатите на протеини храни като месо и риба, които увеличават производството на стомашна киселина по време на храносмилането.
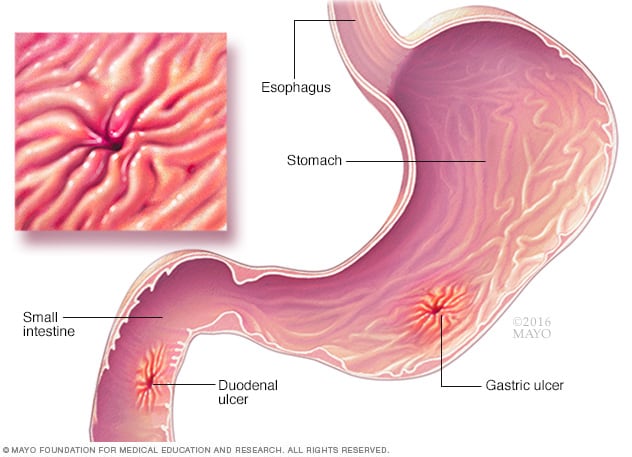
Когато се консумира месо или риба, стомахът секретира повече киселини, за да подпомогне храносмилането. Тази излишна киселина може да раздразни язвата, което води до болка и гадене. Освен това защитната лигавица на стомаха става по -слаба около язвата и неразградената храна може да причини допълнителен дискомфорт, предизвиквайки гадене.
Диагноза: Диагнозата обикновено се потвърждава с ендоскопия, която позволява на лекаря да изследва язви директно. Кръвен тест или дихателен тест за урея може да потвърди наличието на Helicobacter pylori.
Лечение: Комбинация от PPI или Н2 блокери и антибиотици често се използва за намаляване на стомашната киселина, ако язвата е причинена от Helicobacter pylori. В някои случаи са необходими промени в начина на живот (избягване на НСПВС, алкохол и тютюнопушене).
г) камъни в жлъчката
Жлъчният мехур съхранява жлъчката, която помага да се разграждат мазнините в храносмилателната система. Камъните в жлъчката са втвърдени отлагания на жлъчката, които могат да блокират жлъчните канали, като не позволяват на жлъчката да достигне червата. Когато се консумират богати на мазнини храни, като месо и риба, те стимулират жлъчния мехур да освобождава жлъчката, за да подпомогне храносмилането. Ако камъните в жлъчката блокират жлъчните канали, жлъчката не може да бъде освободена правилно, което води до дискомфорт и гадене.
Диагноза: Обикновено ултразвукът се използва за диагностициране на камъни в жлъчката чрез визуално изследване на жлъчния мехур. Кръвните тестове могат да показват признаци на инфекция или чернодробна дисфункция.
Лечение: Лекарствата често се използват за разтваряне на камъните. В по -тежки случаи е необходима операция за отстраняване на жлъчния мехур (cholecystectomy). Ако има само леки симптоми, диетичните промени за ограничаване на мастните храни могат да помогнат за намаляване на честотата на симптомите.
д) Забавено изпразване на стомаха (G8XASTR8XOPA8XRES8XIS)
Гастропарезата е състояние, при което стомахът изпразва храната в тънките черва по -бавно от нормалното, често поради увреждане на вагусния нерв (което контролира контракциите на стомашните мускули). Това състояние е особено често при възрастни възрастни, особено тези с диабет или увреждане на нервите.
Когато стомахът се изпразва бавно, храната, особено богати на протеини храни като месо и риба, остава в стомаха за продължителен период. Това може да доведе до усещане за пълнота, корем на корема и дискомфорт. Непоглъчената храна може да доведе до раздуване на стомаха, което води до гадене. С течение на времето забавеното изпразване също може да доведе до бактериален свръхрастеж в стомаха, като допълнително допринася за гадене.
Диагноза: Изследванията за изпразване на стомаха (като дихателен тест или сканиране на ядрена медицина) могат да измерят колко време отнема храната да се движи през стомаха.
Лечение: Лечението може да включва прокинетични лекарства, които стимулират стомашната подвижност, диетичните модификации (като ядене на по -малки, по -чести ястия, които са по -лесни за усвояване) и управление на основните състояния като диабет.
3. Нетолерантност към храната или чувствителност: реакция на месо и риба
Някои възрастни възрастни могат да развият чувствителност към храна или непоносимост във времето, особено на протеини, открити в месото и рибата. Този проблем може да доведе до стомашно -чревен дистрес и гадене.
Храната непоносимост възниква, когато тялото не е в състояние правилно да усвои или обработи конкретна храна или компонент. Например, човек може да развие непоносимост към хистамин, съединение, намиращо се в възрастни меса и риба. Тази непоносимост може да причини симптоми като гадене, главоболие и стомашни спазми.
Освен това някои месни продукти, особено преработените меса, могат да съдържат консерванти или химикали, които могат да предизвикат чувствителност, причинявайки гадене или дискомфорт след консумация.
Диагностицирането на непоносимост към храна обикновено се извършва с елиминационна диета, при която подозрените храни (като месо или риба) се отстраняват от диетата за определен период от време, след което се въвеждат отново, за да се наблюдават всякакви реакции. Кръвните тестове понякога могат да идентифицират специфични за храната антитела, но те не винаги са надеждни за диагностициране на непоносимост към храни.
Лечението е избягването на храни, които предизвикват симптоми. Хората с хистаминова непоносимост трябва да избягват отлежали меса, риба и ферментирали храни. За други непоносими храни, като чувствителност към консерванти, диета, без преработени храни, може да облекчи симптомите.
4. Дефицит на витамин В1: Скрита причина за бледа кожа и гадене
Витамин В12 играе решаваща роля за поддържането на здравето на червените кръвни клетки и нервната система. Недостигът на този витамин може да доведе до анемия (както беше обсъдено по -рано), както и до неврологични симптоми и стомашно -чревни проблеми.
С напредване на възрастта способността ни да абсорбираме витамин В12 намалява поради намаляване на производството на стомашна киселина, което е необходимо за абсорбцията на В12. Дефицитът на витамин В12 може да доведе до симптоми като бледа кожа, умора, слабост и гадене.
Възрастните възрастни могат също да имат състояние, известно като атрофичен гастрит, което намалява нивата на стомашната киселина и допринася за малабсорбцията на витамин В12. Освен това, липсата на витамин В12 може да наруши производството на червени кръвни клетки, което води до анемия и бледа кожа.
Диагностициране на дефицит на В12
Прост кръвен тест, измерващ нивата на витамин В12, може да диагностицира дефицит. В някои случаи могат да се изискват допълнителни тестове, за да се определи основната причина, като тестване за пагубна анемия (автоимунно състояние, което влияе на абсорбцията на витамин В12).
Лечение на дефицит на В12
Лечението на дефицит на витамин В12 често е инжекции с витамин В12 или перорални добавки с витамин В12. В случаите на пагубна анемия може да се наложи инжекции с витамин В12 през целия живот. Също така се препоръчват диетични промени, като увеличаване на приема на богати на В12 храни като месо, риба, млечни и укрепени зърнени култури.



















/pale-skin-model-f798b41c733a4f73bcddc6a073d99246.jpg)



Discussion about this post